Стоит добавить, что ортопедические стельки требуют некоторого знакомства, так как они вызывают изменения в нарушенной функции стоп, иногда сопровождающиеся умеренным дискомфортом.
«Ноги-ласты»: выявляем и корректируем поперечное плоскостопие
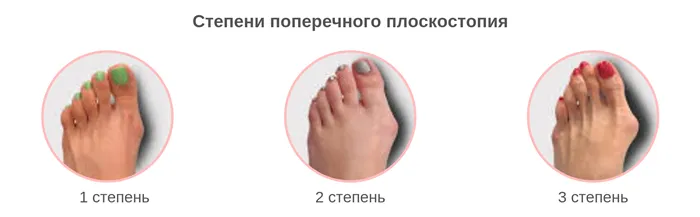
Продольный и поперечный своды стопы, подобно пружинам, смягчают и распределяют нагрузку на ноги при ходьбе. При поперечном плоскостопии плюсневые кости расходятся, и стопа выглядит как гусиная лапка. Это приводит к «ослаблению» поперечного свода стопы. Мы постараемся выяснить, какие побочные эффекты это может иметь для вашей стопы и как с ними можно жить. Вперед!
При поперечном плоскостопии плюсневые кости стопы удаляются, а передний отдел стопы расширяется. В результате стопа начинает опираться на вторую, третью и четвертую плюсневые кости, а не на первую и пятую, как это должно быть в нормальных условиях. Если раньше головки 2-й, 3-й и 4-й плюсневых костей были свободны, то при плоскостопии они начинают принимать на себя всю нагрузку. В результате большой палец смещается в сторону из-за дисфункции мышц, а его суставы опухают и превращаются в «шишку». В результате возникает пульсирующая деформация большого пальца ноги, или, как мы любим это называть, «артрит» стопы.
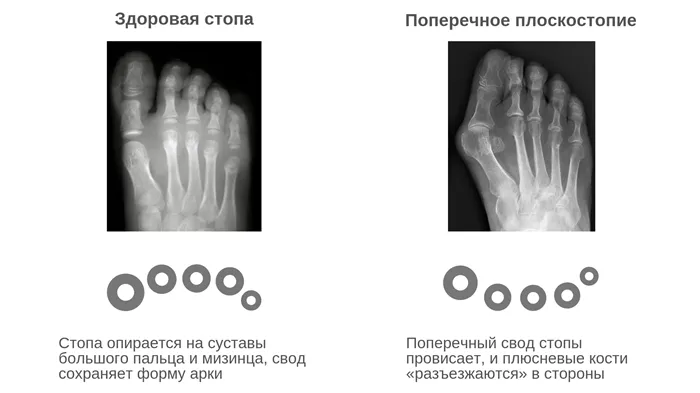
Почему возникает поперечное плоскостопие?
Поперечное плоскостопие может возникнуть по ряду причин — наследственных или приобретенных. Вот основные из них.
— Генетика. Генетическая слабость опорно-двигательного аппарата чаще всего наследуется у женщин. У мужчин наследственное плоскостопие развивается реже. Поэтому женщины находятся в группе риска!
— Неподходящая обувь. Если вы не хотите приобрести или усугубить поперечное плоскостопие, не носите обувь на высоких каблуках, узкую обувь или обувь с жесткой, негибкой подошвой. Вместо этого выбирайте удобную обувь на низком каблуке. Приведите в порядок свою обувную полку: замените обувь с неустойчивой подошвой, поскольку она удерживает ноги в неправильном положении и замедляет восстановление.
— Мышечная слабость. Ослабленные мышцы ног являются следствием пассивного образа жизни и сидячей работы. Двигайтесь! Тогда ваши мышцы ног станут более сильными и выносливыми.
— Избыточный вес. Избыточный вес создает слишком большую нагрузку на ноги и мешает мышцам выполнять свою основную функцию.
— 起立。 Постоянное стояние заставит ваши ноги страдать от статической нагрузки. А это чрезмерное утомление мышц и повышение риска развития поперечного плоскостопия. Работа в положении стоя также ухудшает кровоснабжение ног, что приводит к боли и напряжению.
— Травмы. При изначально нормальном своде стопы плоскостопие может развиться в результате травмы. Обычно это происходит в результате падения с высоты, автомобильной аварии или спортивной травмы.

«Тревожные звоночки»: как распознать у себя поперечное плоскостопие
Чтобы заметить ранние признаки поперечного плоскостопия, необязательно обращаться к врачу. Для начала, вы можете провести диагностику «на дому».
Чувства: что вы чувствуете?
Как правило, основным заметным симптомом поперечного плоскостопия является боль: боль, которая болит, тянет или жжет преимущественно в области 1-2 плюснефалангового сустава. Боль обычно усиливается после физических нагрузок или длительного «стояния». Стопы и лодыжки часто отекают по ночам.
Визуальные признаки: что вы видите?
Чтобы распознать поперечное плоскостопие, можно посмотреть на свои стопы. Вы можете увидеть следующее:
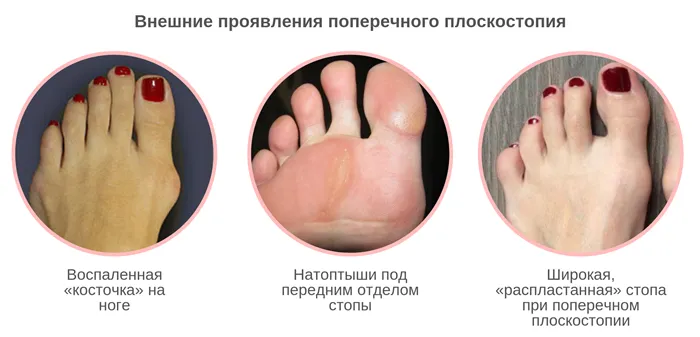
- Большой палец деформирован, на стопе имеется «шишка». Вследствие поперечного плоскостопия сустав большого пальца стопы увеличивается, и на боковой поверхности стопы образуется воспаленная «шишка».
- На подошвах передних лап имеются мозоли. Еще одним признаком поперечного плоскостопия является дегтеобразная кожа на подошвах передних отделов стоп.
- Более широкие ноги. Уже упоминалось, что при поперечном плоскостопии ноги расширяются и «раздвигаются». Это правда. Подумайте, если ваши обычные туфли вдруг окажутся выпирающими сбоку!
Домашний тест на боковое плоскостопие
Чтобы узнать, есть ли у вас боковое плоскостопие в домашних условиях, проведите простой тест. Для этого раскрасьте одну ногу акварелью.
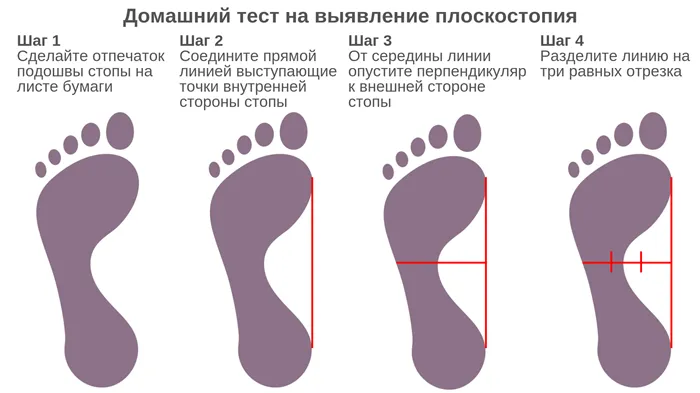
Обычно отпечаток должен составлять от одной трети до половины линии. Если он выступает за пределы этих значений, обратитесь к врачу. Специалист может поставить более точный диагноз и определить конкретную стадию заболевания.
Специализированные диагностические процедуры
Поперечное плоскостопие также можно диагностировать, посетив специалиста. Существует несколько специализированных методов диагностики.
Рентгеновские снимки Это, вероятно, самый простой метод диагностики. Рентгеновские снимки показывают степень заболевания, а если регулярно «снимать» стопу, то можно отслеживать динамику развития болезни.
Подография. При этом методе специалист изучает характер походки и периоды переката стопы.
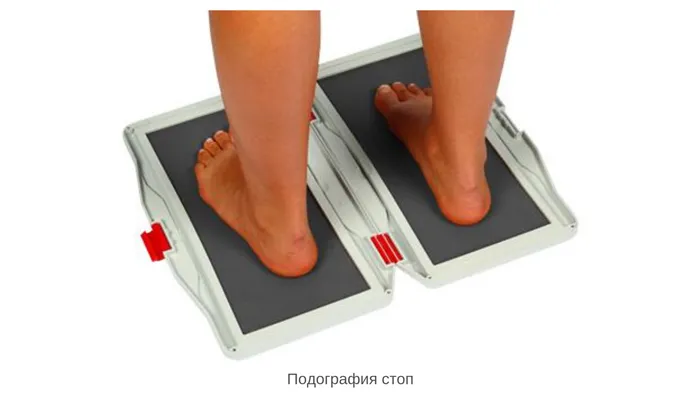
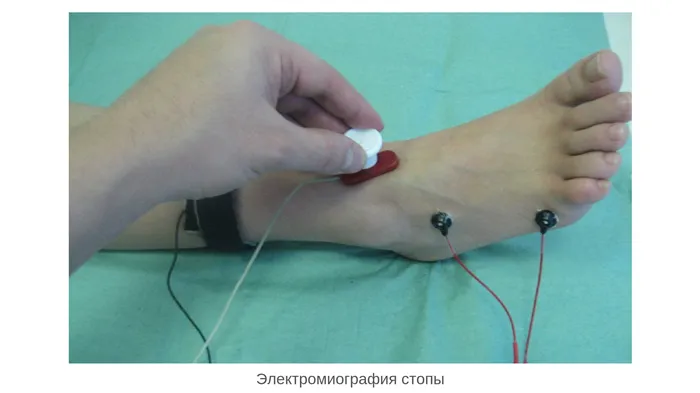
Электромиография. С помощью этого метода врач исследует активность мышц ног. Их положение дает прямое указание на тяжесть плоскостопия и уровень заболевания.
Лечение артрита коленного сустава с помощью лекарств является симптоматическим и основано на индивидуальной реакции пациента на выбранное лекарство. Лекарства, такие как инъекции, мази и таблетки для лечения артрита коленного сустава, обычно назначаются на циклической основе или по мере необходимости.
Как сделать ортопедическую стельку своими руками
При наличии проблем со стопами всегда следует носить ортопедические подошвы. Они также рекомендуются людям с постоянно напряженными ногами. Если характер их работы требует длительного нахождения в вертикальном положении.

Ортопедические стельки могут быть очень полезны при усталости ног и дискомфорте при ходьбе или беге, а также при болях в ногах. Они являются эффективным решением проблемы боли в ногах, вызванной мышечным дисбалансом или биомеханическими дефектами в ногах.
Как делают ортопедические стельки
Ортопедические стельки изготавливаются по индивидуальному заказу с учетом биомеханической функции и анатомии стопы. Для разных типов обуви стельки должны быть разными.
Импровизированные ортопедические стельки были изготовлены и использованы с разной степенью успеха. Тем, кто решится сделать такие изделия своими руками, нужно понимать, что плоскостопие бывает разным и требует разных моделей для лечения. Поэтому лучше довериться специалистам по изготовлению ортопедических стелек.
Из чего можно сделать ортопедическую стельку в домашних условиях
Вам понадобятся стандартные подошвы, соответствующие внутреннему размеру вашей конкретной обуви. Поставьте голую ногу на подошву, возьмите карандаш и сделайте отметку между большим и указательным пальцами. Затем сделайте шарик из ваты диаметром около 1,5 см и зафиксируйте его медицинским пластырем в этом месте.
Возьмите небольшой рулон бинта — как стерильный, так и нестерильный. Его ширина должна составлять 3,5-5 см, в зависимости от удобства стопы. Его следует подкладывать под стопу с внутренней стороны свода, чтобы стопа не упиралась в подошву. Постарайтесь выбрать точную точку и толщину повязки как можно удобнее.
Когда вы подберете нужную толщину и ширину, повязку следует закрепить так же, как и обычный пластырь. На подготовленную таким образом основу наклейте любую плотную ткань — хорошо подходит кусок, вырезанный по контуру протектора из старой пары джинсов. Вы можете сшить секции по контуру.
Для второй ноги нужно сделать отдельный протектор, выполняя все манипуляции так же, как и в случае с первой ногой. Эти подошвы можно переносить с одной обуви на другую. Если ребенок нуждается в изделии и вы допускаете возможность изготовления самодельных стелек для детей, это можно считать достаточно экономичным подходом. Детские стопы растут быстро, а индивидуальные ортезы стоят дорого.
— Избыточный вес. Избыточный вес создает слишком большую нагрузку на ноги и мешает мышцам выполнять свою основную функцию.
Изготовление стелек
Какой бы тип подошвы для обуви вы ни выбрали, сначала необходимо сделать основу. Для этого обведите контур стопы на картоне или пробке. Линия должна быть исправлена и закруглена, после чего можно аккуратно вырезать деталь.

Это первый шаг, наш шаблон готов. Далее мы работаем с выбранным материалом, берем выкройку, кладем ее на ткань и обводим. Предпочтительнее выбирать мыло или мел, так как они легко смываются. Оставьте на ткани небольшой припуск на шов около 0,5-1 см.
Вы можете сделать одностороннюю стельку: нам понадобится 4 детали, соедините вместе основную и тканевую детали, сшейте с изнаночной стороны, выверните, прогладьте и срежьте припуски на швы, чтобы стелька точно подошла к вашей обуви. Повторите процесс для второй подошвы. Чтобы ткань не съезжала наружу, необходимо прошить подошву на швейной машине или вручную.終わり!
Двусторонние протекторы изготавливаются аналогичным образом, для них нужно 6 деталей, 2 основы и 4 детали из ткани, верхняя и нижняя основы покрываются тканью, сшиваются, отрезаются излишки, простегиваются для плотности.
Кстати, если вам надоели серые цвета и однообразие, вы можете сделать стельки с уникальным и оригинальным дизайном. Для этого выберите ткань со смелым рисунком для лицевой стороны! Вы можете купить их в магазине тканей или сделать самостоятельно из старой одежды из подходящего материала!
Кожаное дно — отличная альтернатива покупному, особенно если в вашем доме есть несвежая кожаная куртка, сапоги или другое ненужное, поврежденное изделие. Кожаные стельки более долговечны, отлично вентилируются, не впитывают запахи и легко очищаются влажной тканью. Кожаные стельки изготавливаются так же, как и тонкие стельки.
Однако, поскольку материал плотнее ткани, его будет очень трудно сшить вручную с помощью нитки и иголки. Поэтому мы рекомендуем вам выбрать клей, подходящий для бумаги и кожи, нанести его на нашу основу, подождать указанное в инструкции время и плотно соединить две половинки. Через сутки продукт готов к использованию. Ну, если у вас есть швейная машинка, вы можете легко сшить части вместе, во-первых, это более экологично, а во-вторых, вам не придется ждать.
Из чего изготовить теплые стельки на зиму?
Классический вариант утепленных ботинок — это ботинки из войлока. Материал прочный, устойчивый и не нуждается в поддержке.
- Тканевая основа
- Сделайте 2 куска ткани с запасом в 1 см.
- Возьмите шерстяную нить и сплетите ее в косу.
- Пришейте полотно к основе круговыми движениями от края к центру, пока все пространство не будет заполнено. Обрежьте тесьму и плотно пришейте края к основе, чтобы нить не оборвалась.
- Положите ткань сверху, сшейте и отрежьте излишки по краям.
Кстати! Чтобы носить стельки в любую холодную погоду, есть маленькая хитрость: наклейте фольгу на другую сторону! Он сохраняет тепло. Подобная технология используется во многих современных продуктах.
Технология тонкого дна может быть использована для создания более простой версии изолирующего вкладыша, но с теплым материалом, сшитым пополам. Подойдет старый шерстяной джемпер, ненужный мех или дубленка. С дополнительной хитростью — прикреплением подошвы фольгой — вашим ногам точно будет теплее!
Ортопедические стельки своими руками
Ортопедические ортезы являются изделиями медицинского назначения. Они используются при поперечном и продольном плоскостопии, артрите и других дегенеративных заболеваниях свода стопы. Они поддерживают стопу в правильном положении, снижают нагрузку на суставы и позвоночник и защищают стопу от ударных нагрузок. Специалисты изготавливают стельки на заказ с оттиском на обеих ногах. В ортопедических магазинах можно найти много готовых стелек, но они стандартные и не всегда идеально соответствуют вашему состоянию.
Кстати, прежде чем изготавливать ортопедические стельки, проконсультируйтесь с врачом, нужны ли они вам. Не рекомендуется рисковать здоровьем детей и исправлять состояние самостоятельно. Это связано с тем, что вы не можете оценить комфорт детей. Лучше доверить это специалистам.

Пошаговые инструкции по созданию ортезов:.
Кстати! Чтобы носить стельки в любую холодную погоду, есть маленькая хитрость: наклейте фольгу на другую сторону! Он сохраняет тепло. Подобная технология используется во многих современных продуктах.
Лечение остеоартроза коленного сустава
В зависимости от стадии заболевания и состояния сустава применяется консервативное или хирургическое лечение артрита коленного сустава.
Артрит коленного сустава 1 степени всегда лечится консервативно. При успешном лечении и хорошей самодисциплине пациента, болезнь может быть разрешена или пациент может перейти в состояние постоянной ремиссии.
Лечение артрита коленного сустава 2 степени обычно основано на применении всех консервативных методов, но если болезнь прогрессирует или связана с осложнениями, врач может принять решение о проведении малой операции на суставе.
Лечение артрита коленного сустава 3 степени почти всегда включает хирургическое вмешательство.
Комплексное консервативное лечение артрита коленного сустава включает в себя снятие боли и воспаления, восстановление хрящевой ткани и увеличение подвижности сустава. Для этого пациенты получают ортопедическую программу упражнений и отдыха, системные и местные препараты (например, гормональные и негормональные противовоспалительные средства, анальгетики и средства для защиты хряща). Инновационные биологические методы также получают все большее распространение — инъекции лекарств для лечения артрита коленного сустава вводятся непосредственно в капсулу сустава. Используются инъекции PRP (полиплазмы) и инъекции стволовых клеток, полученных из собственной жировой ткани пациента. В то же время существуют поддерживающие и реабилитационные методы, такие как физиотерапия, массаж, хиропрактика и лечебная физкультура.
Хирургическое лечение остеоартрита коленного сустава применяется в тех случаях, когда медикаментозное лечение не помогло. Ваш врач может назначить следующие мероприятия для лечения этого состояния:.
- Артроскопия коленного сустава. Собирательный термин для группы минимально инвазивных хирургических процедур, направленных на удаление авульсированных фрагментов суставной ткани или остеофитов или частичное удаление синовиальной мембраны. Это может отсрочить или исключить протезирование или устранить дискомфорт на ранних стадиях заболевания. В основном он используется для лечения артрита коленного сустава у пациентов в возрасте до 60 лет.
- Остеотомия. Операция, при которой часть кости укорачивается для коррекции оси нагрузки пораженного колена. Это может замедлить дегенеративные изменения. Обычно проводится для лечения артрита коленного сустава 2 степени.
- Эндопротез. Частичная или полная замена коленного сустава титановым имплантатом, срок службы которого составляет от 15 до 20 лет. Этот процесс сопряжен с определенными рисками и является крайней мерой. Рекомендуется для пациентов старше 55 лет.
Поскольку все эти процедуры требуют восстановительного периода и имеют ряд противопоказаний, лучшим вариантом остается профилактика (физиотерапия, хрящевые протекторы) и лечение артрита коленного сустава на ранних стадиях.
В дополнение к основным методам лечения применяются диета и другие методы снижения веса. Бандажи и другие приспособления (например, палки, ортопедические стельки) используются для уменьшения давления на пораженные суставы.
Лечение артрита коленного сустава назначает ревматолог или хирург-ортопед. Во время первичной консультации врач пальпирует сустав, проводит тесты на движение, а затем направляет пациента на компьютерную томографию или рентгеновское исследование.
Упражнения при остеоартрите коленного сустава
Лечебная физкультура нижней конечности считается наиболее эффективным способом облегчения боли и лечения артрита коленного сустава 1 степени. Первые результаты от лечебной физкультуры достигаются после двух-четырех недель непрерывных занятий. Непрерывность лечения артрита коленного сустава является одним из основных факторов, влияющих на эффективность физиотерапии. Упражнения для всего тела выполняются один раз в день, при этом в течение дня рекомендуется выполнять не менее трех-четырех разминочных упражнений.
Лекарства для лечения артроза коленного сустава
Лечение артрита коленного сустава с помощью лекарств является симптоматическим и основано на индивидуальной реакции пациента на выбранное лекарство. Лекарства, такие как инъекции, мази и таблетки для лечения артрита коленного сустава, обычно назначаются на циклической основе или по мере необходимости.

Чтобы подобрать подходящее лекарство от артрита коленного сустава, обратитесь к своему врачу. Врач подберет подходящее лекарство после обследования.
Лечение артрита коленного сустава с помощью лекарств преследует несколько целей: облегчить жизнь пациента, улучшить питание хряща, регенерировать хрящевую ткань и поддерживать опорно-двигательный аппарат в хорошем состоянии.
Нестероидные противовоспалительные препараты
Для снятия обострения НПВС в таблетках или капсулах принимаются курсом (около 12 дней) или по мере необходимости, в зависимости от интенсивности болевого синдрома. Бесконтрольный прием НПВС в нарушение инструкции или рекомендаций врача чреват язвами желудка и кишечника. Следует соблюдать большую осторожность при их приеме в сочетании с глюкокортикостероидами и препаратами, влияющими на свертываемость крови. Дополнительными факторами риска являются возраст старше 65 лет, курение и употребление алкоголя во время курса. В таких случаях врачи обычно рекомендуют обойти желудочно-кишечный тракт и ввести лекарство. В дополнение к НПВС рекомендуется принимать гастропротекторы (например, омепразол).
К НПВС относятся артралол, диклофенак, кетонал, мелоксикам, целекоксиб, ибупрофен, нимесулид, лорноксикам и индометацин.
Максимальная эффективность достигается при сочетании системных НПВС (для внутреннего приема) и наружных, в виде мазей, кремов или гелей. Второй вариант обеспечивает точечное воздействие на пораженные суставы и минимизирует влияние на пищеварение.
Для наружного применения имеются следующие препараты: Фастум, Вольтарен, Репарил, Кетонал, Диклофенак, Никофлекс и индометациновая мазь.
Кортикостероиды (стероиды для лечения артрита коленного сустава)
Гормональные препараты (ГАС) обычно используются для так называемой стероидной блокады, когда НПВС недостаточно для снятия боли и воспаления.
Инъекции глюкокортикоидов считаются последним средством при лечении остеоартрита коленного сустава с помощью лекарств. Они приносят облегчение через 20 минут после инъекции, но при неправильном приеме могут вызвать нарушение гормонального фона и повреждение хряща. Из-за побочных эффектов многие хирурги-ортопеды предпочитают операцию на коленном суставе длительной терапии ГК.
Гормональными препаратами при лечении артрита коленного сустава являются следующие лекарства: гидрокортизон, дипропан, преднизолон и метилпреднизолон.
Хондропротекторные средства в лечении артрита коленного сустава
Хондропротекторные средства на основе экстрактов из бычьих жил и хрящей, морской рыбы и моллюсков необходимы для эффективного лечения артрита коленного сустава, поскольку они способствуют восстановлению синовиального хряща. Хондропротекторы содержат множество гликозаминогликанов — природных полимеров, из которых строится хрящевая ткань. Поэтому они делают хондроциты (хондроциты) более стабильными, способствуют росту и концентрируют синовиальную жидкость.
В отличие от противовоспалительных препаратов, хондропротекторы практически не имеют противопоказаний. Они обеспечивают накопительный и длительный эффект — первое улучшение наступает через 1-3 месяца после приема, а продолжительность курса составляет 3-6 месяцев.
Форма выпуска препаратов для лечения артроза коленного сустава
Для удобства пациента препараты для лечения артрита коленного сустава выпускаются в различных формах. Есть ли между ними различия и какой из них следует выбрать?
Лекарства для лечения артрита колена выпускаются в нескольких видах, включая пакетики, инъекции, мази и таблетки. Выберите тот, который лучше всего подходит для вас.
Капсулы, пакетики и таблетки для лечения артрита коленного сустава
Нестероидные противовоспалительные препараты, кортикостероиды, хондропротекторы и миорелаксанты доступны в пероральной форме. В этом случае их дозировка проста, их можно принимать без медицинского работника и легко контролировать, какая часть курса уже пройдена. Хондропротекторы и НПВС обладают высокой биодоступностью при пероральном приеме (особенно в форме саше). При введении Артракама (глюкозамина) в околосуставную область в ткани доставляется более 95% активного вещества препарата.
Инъекционные растворы.
Уже упомянутые НПВС, ГК, хондропротекторы, мышечные релаксанты и искусственная синовиальная жидкость могут назначаться в виде инъекций. Этот вид лечения артрита коленного сустава медикаментами обладает наибольшей биодоступностью.
Этот метод лечения артрита коленного сустава с помощью лекарств безопасен для здоровья, но инъекции (внутривенные, внутримышечные в область сустава или внутрисуставные) должны выполняться только квалифицированным медицинским специалистом. Внутримышечные инъекции в бедро или ляжку можно сделать и самостоятельно.
Местное применение.
Наружно для лечения артрита коленного сустава используются местнораздражающие, противовоспалительные и защищающие хрящ мази. Преимущество использования мазей таким образом заключается в том, что они оказывают прямое воздействие на пораженные ткани. Однако, к сожалению, активные ингредиенты не пропускает кожный барьер, и часто только 5% активных ингредиентов достигают соответствующего слоя ткани.
— Травмы. При изначально нормальном своде стопы плоскостопие может развиться в результате травмы. Обычно это происходит в результате падения с высоты, автомобильной аварии или спортивной травмы.
Нюансы выбора
В подошве есть два основных элемента Это метатарзальный валик (подошвенная часть переднего отдела подошвы) и подъем (подъем в медиальном своде стопы). Эти факты необходимо рассмотреть в первую очередь.
Метатарзальный валик (подошва в передней части стопы) не должен быть слишком высоким и слишком жестким. Его действие заключается в снятии давления в области подошвы 2-3-4 пальцев ног. Он снимает болезненные мозоли и воздействует на мышцы подошвы, как выступающий ортопедический матрас.
Подошва является более важным фактором. Степень соответствия форме свода определяет продолжительность корректировки и ортопедический результат. Если подошва слишком низкая или слишком короткая, ортопедическая поддержка может быть недостаточной. С другой стороны, слишком высокая или слишком низкая температура увеличивает риск образования волдырей.
Для первой стельки лучше предпочесть мягкую стельку, которую через несколько недель или месяцев можно заменить на жесткую.
Стоит добавить, что ортопедические стельки требуют некоторого знакомства, так как они вызывают изменения в нарушенной функции стоп, иногда сопровождающиеся умеренным дискомфортом.






Вокруг да около: почему возникает периоральный дерматит и как с ним справиться

Покраснение, шелушение и воспаление носогубного треугольника являются симптомами периферического дерматита и могут возникать неожиданно и регулярно. Можно ли удалить его навсегда?
Сразу же отметим, что все советы по уходу за кожей из социальных сетей обычно подходят только для людей с идеальной кожей. Тем не менее, они могут быть небезопасны. Поэтому быстрое решение проблемы с помощью гаджета — не самая лучшая идея. Любые тревожные изменения на коже следует обсудить с дерматологом. Отбросьте все сомнения и запишитесь на прием. Не нужно считать, что «некоторые прыщи» не могут быть причиной для обращения к врачу. На самом деле, именно это и лечат дерматологи, поскольку воспаление кожи может быть признаком целого ряда различных заболеваний и состояний.
Задний дерматит — это заболевание кожи, которое приводит к появлению сухой, чешуйчатой, красной кожи и красных бугорков или гребней в области вокруг рта, включая подбородок. Внешне это может напоминать акне, хотя последнее является другим заболеванием и имеет схожие методы лечения. Он также может вызвать зуд и отек в пораженной области. Нетрудно догадаться, что эти события вызывают как физический, так и психологический дискомфорт, заставляя наносить большое количество консилера.
Задний дерматит часто встречается у женщин в возрасте 25-49 лет и может длиться несколько недель. Это может быть небольшая вспышка, но возникает, когда вся область от носа до подбородка воспаляется и шелушится. Список возможных причин или факторов риска очень обширен. Дерматит может быть вызван. от употребления стероидов или гормонов, ультрафиолетового излучения, резких изменений погодных условий, стресса, фторсодержащей зубной пасты и некоторых косметических ингредиентов.
Часто самолечение болезни принимает форму необходимости лечить проблему антибиотиками. Конечно, каждый раз делать такие приготовления — не выход, поэтому важны профилактические меры. Первый шаг — использовать зубную пасту без фтора и следить за своим питанием. Избегайте продуктов с высоким содержанием жира и сахара, алкоголя и не наносите тональный крем.

Не полагайтесь на тенденции и не следуйте им слепо, если такие проблемы существуют. Например, не рекомендуется выбирать многоступенчатую систему для максимального очищения кожи. Это может усугубить ситуацию. На самом деле, только три средства в правильных пропорциях — очищающее средство, увлажняющий крем и солнцезащитный крем — могут помочь. Очищающие средства должны быть мягкими и щадящими и содержать, например, гликолевую кислоту и серу Подходят увлажняющие средства, содержащие тайл, ниацинамид, центеллу и пантенол. Эти ингредиенты успокаивают воспаленную и поврежденную кожу и способствуют быстрой регенерации. Солнцезащитный крем следует наносить каждый раз, когда вы выходите на улицу, предпочтительнее легкая текстура.








